摘要:研究人員聚焦于彌漫大 B 細胞淋巴瘤(DLBCL)。
近期,來自美國邁阿密大學米勒醫學院(University of Miami Miller School of Medicine)的 Caroline A. Coughlin、Dhanvantri Chahar 等研究人員,在《Blood Cancer Journal》期刊上發表了題為 “Bruton’s tyrosine kinase inhibition re-sensitizes multidrug-resistant DLBCL tumors driven by BCL10 gain-of-function mutants to venetoclax” 的論文。這一研究聚焦于彌漫大 B 細胞淋巴瘤(DLBCL),為攻克其治療難題提供了關鍵的理論依據和潛在的治療策略,對推動 DLBCL 的精準治療具有重要意義。
 圖1 布魯頓酪氨酸激酶抑制使BCL10功能獲得突變體驅動的多藥耐藥DLBCL腫瘤對venetoclax重新敏感
圖1 布魯頓酪氨酸激酶抑制使BCL10功能獲得突變體驅動的多藥耐藥DLBCL腫瘤對venetoclax重新敏感一、研究背景
DLBCL 作為最常見的淋巴瘤類型,雖然一線聯合化療免疫療法對部分患者有效,但復發或難治性(rel/ref)患者的預后依舊很差。B 細胞受體(BCR)下游信號傳導在 DLBCL 進展中起著關鍵作用,尤其是活化 B 細胞(ABC)起源的腫瘤,需要 CARD11 - BCL10 - MALT1(CBM)復合物激活 NF - κB。在 DLBCL 中,存在眾多導致 CBM 激活的基因組改變,然而,突變和信號傳導的異質性阻礙了靶向信號抑制劑在 DLBCL 治療中的應用。
近年來,BCL10 功能獲得性突變成為 DLBCL 中 CBM 激活的新驅動因素,這類突變約在 5% 新診斷的 DLBCL 患者中出現,且在 ABC 富集的 LymphGen BN2/Chapuy C1 病例中聚集。BCL10 突變不僅介導對布魯頓酪氨酸激酶(BTK)抑制劑的耐藥,還使腫瘤對多種其他藥物產生抗性,因此,探索針對 BCL10 突變驅動的 DLBCL 的有效治療策略迫在眉睫。
二、研究材料與方法
(一)細胞系與試劑
研究中使用的細胞系源自 ATCC 和合作方,并經過真實性驗證。細胞實驗所用化合物來源詳見補充表 1。
(二)BCL10 突變體的克隆與過表達
運用 QuikChange II XL 定點突變試劑盒在 plvx Tetone 載體中構建 BCL10 突變體,通過轉染 293 T 細胞產生病毒,依據 GFP 表達測定感染效率,并用嘌呤霉素篩選。
(三)競爭實驗
將含有空載體、BCL10 野生型和突變體的 plvx - IRES - ZsGreen1 載體感染細胞,使用 Attune 細胞儀檢測 GFP。細胞經 BTK 抑制劑處理 72 - 96 小時后,洗去藥物使其恢復,重復該步驟兩次,每 48 小時檢測一次 GFP。
(四)細胞活力與協同作用檢測
在 96 孔板(每孔 5000 個細胞)或 384 孔板(每孔 1000 個細胞)中進行系列藥物稀釋培養細胞,利用 Cell Titer Glo 檢測細胞活力,通過 GraphPad Prism 進行非線性擬合回歸分析得出 ,并在特定網站計算 Bliss 協同評分。
(五)雙熒光素酶報告基因實驗
在 12 孔板中接種 個 293 T 細胞,24 小時后用 Lipofectamine 轉染 50 ng NFκB、25 ng 海腎熒光素酶和 50 ng 目的質粒,孵育 40 小時后使用雙熒光素酶報告基因檢測試劑盒檢測。
(六)其他實驗方法
研究還運用了 EGFP NF - κB 報告基因實驗、蛋白質免疫印跡(Western blot)、酶聯免疫吸附測定(ELISA)、磷酸激酶和細胞因子陣列、RNA 測序及分析、藥物篩選、體內實驗、線粒體膜電位檢測、定量實時 PCR、組織學和免疫組化等多種實驗技術,從不同層面探究 BCL10 突變在 DLBCL 中的作用機制及相關治療策略的效果。
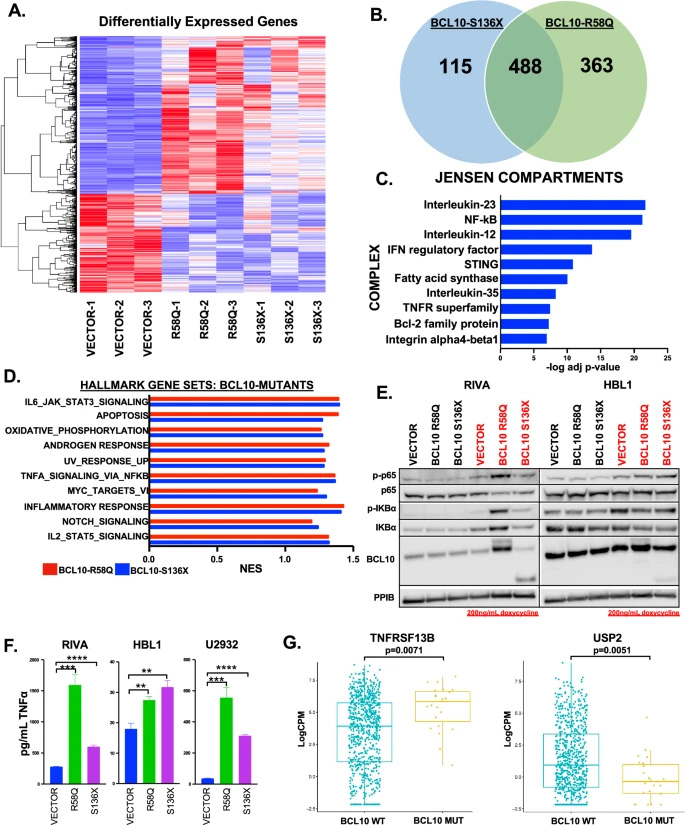
圖2 BCL10突變對基因表達的影響
三、研究結果
(一)BCL10 突變對基因表達的影響
研究人員在 ABC - DLBCL 細胞系中構建了 BCL10 功能獲得性突變系統,通過 RNA 測序發現,BCL10 突變體(S136X 和 R58Q)與空載體樣本相比,基因表達存在顯著差異。突變體激活了 NF - κB 信號通路,使 TNFα 產生增加,還影響了凋亡相關基因,包括 BCL2 家族成員的表達。同時,對未治療的 DLBCL 患者 RNA 測序數據的分析也證實,BCL10 突變病例中關鍵 TNFα 相關基因存在失調,這表明 BCL10 突變廣泛重塑了 DLBCL 的生物學特性。
(二)BCL10 突變促進致癌細胞因子的產生
基因本體(GO)分析顯示,BCL10 突變體中細胞因子介導的信號傳導是上調最顯著的過程。在眾多細胞因子中,IL - 6、IL - 7、CCL22 等細胞因子在突變體中表達增加,且在 BCL10 突變患者的腫瘤中也顯著上調。ELISA 實驗進一步證實了 TNFβ、IL - 6 等細胞因子的激活,這表明細胞因子產生是 BCL10 激活突變下游的淋巴瘤發生機制,對自分泌刺激和淋巴瘤微環境重編程具有重要意義。
(三)BCL10 突變使多種轉錄因子失調
對 BCL10 突變體中上調基因的分析發現,有 16 種轉錄因子與之相關,包括 NF - κB(RELA 和 IRF4)、AP - 1(JUN 和 JUND)、ERK1/2 介導的轉錄因子 CEBPB、ETS1、SPI1,以及由干擾素(STAT1、STAT2、PRDM1)和 IL7(EBF1、BCL11A)介導的轉錄因子。患者數據和 Western blot 實驗均驗證了這些關鍵轉錄因子的上調,同時還發現 IFNγ 信號通路相關的 CXCL10 產生增加,這表明 BCL10 突變通過激活多種轉錄因子,促進了基因表達的重編程。
(四)BCL10 突變阻礙多種藥物的療效
研究證實 BCL10 突變會導致對共價和非共價 BTK 抑制劑的抗性。通過對 960 種化合物的 TargetMol 表觀遺傳文庫進行篩選,發現 BCL10 突變體對多種藥物存在抗性,如 PI3K/AKT 抑制劑、BCL2 抑制劑維奈托克(venetoclax)、mTOR 抑制劑和 PIM 激酶抑制劑等,這些藥物在其他 B 細胞淋巴瘤治療中有效,但對 BCL10 突變驅動的 DLBCL 效果不佳,這表明 CBM 復合物的激活在臨床對特定藥物類別的抗性中起關鍵作用。
(五)BTK 抑制使 BCL10 突變腫瘤對維奈托克敏感
盡管 MALT1 蛋白酶抑制劑對 BCL10 突變細胞有一定效果,但存在反饋激活 PI3K - AKT 信號通路等潛在混雜效應。研究發現,維奈托克與 BTK 抑制劑或 PI3K 抑制劑聯合使用時,無論突變狀態如何,都呈現出相加或協同作用。其中,維奈托克與 pirtobrutinib 聯合使用在體外和體內實驗中均表現出協同殺傷 BCL10 突變淋巴瘤細胞的效果,能使腫瘤完全消退,且未產生明顯毒性,這表明 BTK 在促進藥物抗性中起關鍵作用,抑制 BTK 可與維奈托克協同克服這種抗性。
(六)維奈托克關鍵抗性因子的表達依賴于 BTK
BCL10 突變體中 BCL2 家族成員 BCL2L1、BCL2A1 和 BCL2 的表達顯著增加,這是對單藥維奈托克抗性的重要原因。而 pirtobrutinib 處理后,這些抗性因子的表達顯著下降,盡管 BCL10 突變細胞對 pirtobrutinib 存在抗性,但這種處理降低了細胞的凋亡閾值。線粒體膜電位檢測和 Western blot 實驗表明,維奈托克和 pirtobrutinib 聯合使用能有效誘導細胞凋亡,這說明即使 BCL10 突變激活 CBM 復合物導致對 BTK 抑制劑抗性,BTK 仍對保護腫瘤細胞免于凋亡至關重要,抑制 BTK 可克服這種保護作用。
(七)BCL10 突變腫瘤中多個下游通路依賴于 BTK
在 BCL10 突變腫瘤中,IL6 - JAK - STAT3 等信號通路失調,STAT3 激活與抗凋亡基因上調相關。研究發現,IL6 的表達和產生、STAT3 的激活以及 PI3K/AKT 和 MAPK 通路的激活均對 pirtobrutinib 敏感。通過 CRISPR/Cas9 編輯構建的內源性 BCL10 單等位基因突變系統也證實,BTK 抑制劑與維奈托克聯合使用可克服 BTK 抗性,這表明盡管 BCL10 突變可導致 NF - κB 的 BTK 非依賴性激活和對 BTK 抑制劑的抗性,但腫瘤細胞仍依賴 BTK 維持關鍵通路的激活。
四、研究結論與討論
該研究深入探討了 BCL10 突變在 DLBCL 中的作用機制及潛在治療策略。研究結果驗證并詳細闡述了 BCL10 突變導致 BTK 抑制劑抗性的現象,還發現這些突變使腫瘤對多種在 DLBCL 臨床試驗中失敗的藥物產生抗性。通過細胞模型和臨床病例基因表達數據,揭示了細胞因子增強的正反饋環在 BCL10 突變背景下驅動淋巴瘤發生的機制。
盡管之前研究發現 BCL10 突變驅動的腫瘤對破壞 MALT1 副胱天蛋白酶活性和抑制表觀遺傳擦除劑 LSD1 有一定敏感性,但單獨或聯合使用這些方法的效果并不理想。研究人員最終聚焦于聯合靶向 BTK 和 BCL2,發現 BCL10 突變腫瘤雖對兩者單獨使用存在抗性,但它們的聯合使用卻能產生協同作用。非共價 BTK 抑制劑 pirtobrutinib 可顯著降低 BCL2 家族成員的表達,影響線粒體相關蛋白,表明 BTK 在保護細胞免于凋亡中起關鍵作用,即使在 CBM 激活的情況下也是如此。
與此同時,臨床正在評估新型聯合方案 ViPOR,其包含維奈托克和 BTK 抑制劑(伊布替尼)等藥物,初步結果顯示在非 GCB 病例中活性較高,這或許能為該研究的機制提供臨床驗證,但目前尚無法與 BCL10 功能獲得性突變這一特定生物標志物直接關聯。
該研究也存在一定局限性,如未充分研究對淋巴瘤微環境的影響,僅探討了細胞因子的自分泌效應,未來需要免疫活性模型來研究其旁分泌效應。不過,總體而言,pirtobrutinib 聯合維奈托克的方案在 DLBCL 治療中展現出了潛力,值得進一步評估其臨床實用性。這一聯合方案有望克服 DLBCL 的復雜性,為患者帶來新的希望,并且在免疫治療的背景下,如 CAR - T 細胞治療和免疫效應器結合的多價抗體治療中,也具有潛在的應用價值。
參考資料
[1] Bruton’s tyrosine kinase inhibition re-sensitizes multidrug-resistant DLBCL tumors driven by BCL10 gain-of-function mutants to venetoclax
摘要:研究人員聚焦于彌漫大 B 細胞淋巴瘤(DLBCL)。
近期,來自美國邁阿密大學米勒醫學院(University of Miami Miller School of Medicine)的 Caroline A. Coughlin、Dhanvantri Chahar 等研究人員,在《Blood Cancer Journal》期刊上發表了題為 “Bruton’s tyrosine kinase inhibition re-sensitizes multidrug-resistant DLBCL tumors driven by BCL10 gain-of-function mutants to venetoclax” 的論文。這一研究聚焦于彌漫大 B 細胞淋巴瘤(DLBCL),為攻克其治療難題提供了關鍵的理論依據和潛在的治療策略,對推動 DLBCL 的精準治療具有重要意義。
 圖1 布魯頓酪氨酸激酶抑制使BCL10功能獲得突變體驅動的多藥耐藥DLBCL腫瘤對venetoclax重新敏感
圖1 布魯頓酪氨酸激酶抑制使BCL10功能獲得突變體驅動的多藥耐藥DLBCL腫瘤對venetoclax重新敏感一、研究背景
DLBCL 作為最常見的淋巴瘤類型,雖然一線聯合化療免疫療法對部分患者有效,但復發或難治性(rel/ref)患者的預后依舊很差。B 細胞受體(BCR)下游信號傳導在 DLBCL 進展中起著關鍵作用,尤其是活化 B 細胞(ABC)起源的腫瘤,需要 CARD11 - BCL10 - MALT1(CBM)復合物激活 NF - κB。在 DLBCL 中,存在眾多導致 CBM 激活的基因組改變,然而,突變和信號傳導的異質性阻礙了靶向信號抑制劑在 DLBCL 治療中的應用。
近年來,BCL10 功能獲得性突變成為 DLBCL 中 CBM 激活的新驅動因素,這類突變約在 5% 新診斷的 DLBCL 患者中出現,且在 ABC 富集的 LymphGen BN2/Chapuy C1 病例中聚集。BCL10 突變不僅介導對布魯頓酪氨酸激酶(BTK)抑制劑的耐藥,還使腫瘤對多種其他藥物產生抗性,因此,探索針對 BCL10 突變驅動的 DLBCL 的有效治療策略迫在眉睫。
二、研究材料與方法
(一)細胞系與試劑
研究中使用的細胞系源自 ATCC 和合作方,并經過真實性驗證。細胞實驗所用化合物來源詳見補充表 1。
(二)BCL10 突變體的克隆與過表達
運用 QuikChange II XL 定點突變試劑盒在 plvx Tetone 載體中構建 BCL10 突變體,通過轉染 293 T 細胞產生病毒,依據 GFP 表達測定感染效率,并用嘌呤霉素篩選。
(三)競爭實驗
將含有空載體、BCL10 野生型和突變體的 plvx - IRES - ZsGreen1 載體感染細胞,使用 Attune 細胞儀檢測 GFP。細胞經 BTK 抑制劑處理 72 - 96 小時后,洗去藥物使其恢復,重復該步驟兩次,每 48 小時檢測一次 GFP。
(四)細胞活力與協同作用檢測
在 96 孔板(每孔 5000 個細胞)或 384 孔板(每孔 1000 個細胞)中進行系列藥物稀釋培養細胞,利用 Cell Titer Glo 檢測細胞活力,通過 GraphPad Prism 進行非線性擬合回歸分析得出 ,并在特定網站計算 Bliss 協同評分。
(五)雙熒光素酶報告基因實驗
在 12 孔板中接種 個 293 T 細胞,24 小時后用 Lipofectamine 轉染 50 ng NFκB、25 ng 海腎熒光素酶和 50 ng 目的質粒,孵育 40 小時后使用雙熒光素酶報告基因檢測試劑盒檢測。
(六)其他實驗方法
研究還運用了 EGFP NF - κB 報告基因實驗、蛋白質免疫印跡(Western blot)、酶聯免疫吸附測定(ELISA)、磷酸激酶和細胞因子陣列、RNA 測序及分析、藥物篩選、體內實驗、線粒體膜電位檢測、定量實時 PCR、組織學和免疫組化等多種實驗技術,從不同層面探究 BCL10 突變在 DLBCL 中的作用機制及相關治療策略的效果。

圖2 BCL10突變對基因表達的影響
三、研究結果
(一)BCL10 突變對基因表達的影響
研究人員在 ABC - DLBCL 細胞系中構建了 BCL10 功能獲得性突變系統,通過 RNA 測序發現,BCL10 突變體(S136X 和 R58Q)與空載體樣本相比,基因表達存在顯著差異。突變體激活了 NF - κB 信號通路,使 TNFα 產生增加,還影響了凋亡相關基因,包括 BCL2 家族成員的表達。同時,對未治療的 DLBCL 患者 RNA 測序數據的分析也證實,BCL10 突變病例中關鍵 TNFα 相關基因存在失調,這表明 BCL10 突變廣泛重塑了 DLBCL 的生物學特性。
(二)BCL10 突變促進致癌細胞因子的產生
基因本體(GO)分析顯示,BCL10 突變體中細胞因子介導的信號傳導是上調最顯著的過程。在眾多細胞因子中,IL - 6、IL - 7、CCL22 等細胞因子在突變體中表達增加,且在 BCL10 突變患者的腫瘤中也顯著上調。ELISA 實驗進一步證實了 TNFβ、IL - 6 等細胞因子的激活,這表明細胞因子產生是 BCL10 激活突變下游的淋巴瘤發生機制,對自分泌刺激和淋巴瘤微環境重編程具有重要意義。
(三)BCL10 突變使多種轉錄因子失調
對 BCL10 突變體中上調基因的分析發現,有 16 種轉錄因子與之相關,包括 NF - κB(RELA 和 IRF4)、AP - 1(JUN 和 JUND)、ERK1/2 介導的轉錄因子 CEBPB、ETS1、SPI1,以及由干擾素(STAT1、STAT2、PRDM1)和 IL7(EBF1、BCL11A)介導的轉錄因子。患者數據和 Western blot 實驗均驗證了這些關鍵轉錄因子的上調,同時還發現 IFNγ 信號通路相關的 CXCL10 產生增加,這表明 BCL10 突變通過激活多種轉錄因子,促進了基因表達的重編程。
(四)BCL10 突變阻礙多種藥物的療效
研究證實 BCL10 突變會導致對共價和非共價 BTK 抑制劑的抗性。通過對 960 種化合物的 TargetMol 表觀遺傳文庫進行篩選,發現 BCL10 突變體對多種藥物存在抗性,如 PI3K/AKT 抑制劑、BCL2 抑制劑維奈托克(venetoclax)、mTOR 抑制劑和 PIM 激酶抑制劑等,這些藥物在其他 B 細胞淋巴瘤治療中有效,但對 BCL10 突變驅動的 DLBCL 效果不佳,這表明 CBM 復合物的激活在臨床對特定藥物類別的抗性中起關鍵作用。
(五)BTK 抑制使 BCL10 突變腫瘤對維奈托克敏感
盡管 MALT1 蛋白酶抑制劑對 BCL10 突變細胞有一定效果,但存在反饋激活 PI3K - AKT 信號通路等潛在混雜效應。研究發現,維奈托克與 BTK 抑制劑或 PI3K 抑制劑聯合使用時,無論突變狀態如何,都呈現出相加或協同作用。其中,維奈托克與 pirtobrutinib 聯合使用在體外和體內實驗中均表現出協同殺傷 BCL10 突變淋巴瘤細胞的效果,能使腫瘤完全消退,且未產生明顯毒性,這表明 BTK 在促進藥物抗性中起關鍵作用,抑制 BTK 可與維奈托克協同克服這種抗性。
(六)維奈托克關鍵抗性因子的表達依賴于 BTK
BCL10 突變體中 BCL2 家族成員 BCL2L1、BCL2A1 和 BCL2 的表達顯著增加,這是對單藥維奈托克抗性的重要原因。而 pirtobrutinib 處理后,這些抗性因子的表達顯著下降,盡管 BCL10 突變細胞對 pirtobrutinib 存在抗性,但這種處理降低了細胞的凋亡閾值。線粒體膜電位檢測和 Western blot 實驗表明,維奈托克和 pirtobrutinib 聯合使用能有效誘導細胞凋亡,這說明即使 BCL10 突變激活 CBM 復合物導致對 BTK 抑制劑抗性,BTK 仍對保護腫瘤細胞免于凋亡至關重要,抑制 BTK 可克服這種保護作用。
(七)BCL10 突變腫瘤中多個下游通路依賴于 BTK
在 BCL10 突變腫瘤中,IL6 - JAK - STAT3 等信號通路失調,STAT3 激活與抗凋亡基因上調相關。研究發現,IL6 的表達和產生、STAT3 的激活以及 PI3K/AKT 和 MAPK 通路的激活均對 pirtobrutinib 敏感。通過 CRISPR/Cas9 編輯構建的內源性 BCL10 單等位基因突變系統也證實,BTK 抑制劑與維奈托克聯合使用可克服 BTK 抗性,這表明盡管 BCL10 突變可導致 NF - κB 的 BTK 非依賴性激活和對 BTK 抑制劑的抗性,但腫瘤細胞仍依賴 BTK 維持關鍵通路的激活。
四、研究結論與討論
該研究深入探討了 BCL10 突變在 DLBCL 中的作用機制及潛在治療策略。研究結果驗證并詳細闡述了 BCL10 突變導致 BTK 抑制劑抗性的現象,還發現這些突變使腫瘤對多種在 DLBCL 臨床試驗中失敗的藥物產生抗性。通過細胞模型和臨床病例基因表達數據,揭示了細胞因子增強的正反饋環在 BCL10 突變背景下驅動淋巴瘤發生的機制。
盡管之前研究發現 BCL10 突變驅動的腫瘤對破壞 MALT1 副胱天蛋白酶活性和抑制表觀遺傳擦除劑 LSD1 有一定敏感性,但單獨或聯合使用這些方法的效果并不理想。研究人員最終聚焦于聯合靶向 BTK 和 BCL2,發現 BCL10 突變腫瘤雖對兩者單獨使用存在抗性,但它們的聯合使用卻能產生協同作用。非共價 BTK 抑制劑 pirtobrutinib 可顯著降低 BCL2 家族成員的表達,影響線粒體相關蛋白,表明 BTK 在保護細胞免于凋亡中起關鍵作用,即使在 CBM 激活的情況下也是如此。
與此同時,臨床正在評估新型聯合方案 ViPOR,其包含維奈托克和 BTK 抑制劑(伊布替尼)等藥物,初步結果顯示在非 GCB 病例中活性較高,這或許能為該研究的機制提供臨床驗證,但目前尚無法與 BCL10 功能獲得性突變這一特定生物標志物直接關聯。
該研究也存在一定局限性,如未充分研究對淋巴瘤微環境的影響,僅探討了細胞因子的自分泌效應,未來需要免疫活性模型來研究其旁分泌效應。不過,總體而言,pirtobrutinib 聯合維奈托克的方案在 DLBCL 治療中展現出了潛力,值得進一步評估其臨床實用性。這一聯合方案有望克服 DLBCL 的復雜性,為患者帶來新的希望,并且在免疫治療的背景下,如 CAR - T 細胞治療和免疫效應器結合的多價抗體治療中,也具有潛在的應用價值。
參考資料
[1] Bruton’s tyrosine kinase inhibition re-sensitizes multidrug-resistant DLBCL tumors driven by BCL10 gain-of-function mutants to venetoclax



